


Číslo 4 / 2024
Léčba vysokoprůtokovým nosním kyslíkem jako alternativa umělé plicní ventilace u covid pozitivních pacientů v intenzivní péči
Summary: Téma bylo zpracováno formou diplomové práce, která se zabývá podpůrnými respiračními, ventilačními a neinvazivními technikami dechové podpory, které souvisejí s celosvětovou pandemií covidu-19, která v období 2020–2021 ovlivnila život mnoha lidí. Během pandemie se v nemocnicích rozšířila terapie vysokoprůtokovým nosním kyslíkem (HFNC –high-flow nasal cannul; high-flow) jakožto možná alternativa umělé plicní ventilace (UPV) u covid pozitivních pacientů. Práce se zabývá problematikou, zda HFNC může být alternativou UPV u covid pozitivních pacientů v intenzivní péči. Empirická část vyplývá z kvantitativních výzkumů. První výzkum byl zaměřen na sestry a jejich zkušenosti a znalosti s technikou HFNC, jejím principem a fungováním, a to prostřednictvím rozeslaných dotazníků. Druhý výzkum byl zpracován sběrem sekundárních dat za pomoci statistické analýzy. Ve druhém kvantitativním šetření bylo cílem znázornění ventilačních režimů u všech hospitalizovaných pacientů, kteří podstoupili terapii na UPV či HFNC, zjistit, zda je HFNC alternativou UPV u covid pozitivních pacientů a zda nedošlo k jejímu selhání během terapie.
Klíčová slova: oxygenoterapie, umělá plicní ventilace, high-flow, covid-19, léčba respiračního onemocnění
High-flow nasal oxygen therapy as an alternative to mechanical ventilation in covid-positive patients in intensive care
Summary: The topic was explored through a master’s thesis that focuses on supportive respiratory, ventilatory, and non-invasive techniques of respiratory assistance related to the global covid-19 pandemic, which affected the lives of many people during the period of 2020–2021. During this pandemic, the use of high-flow nasal oxygen therapy (high-flow) proliferated in hospitals as a potential alternative to invasive mechanical ventilation for covid-positive patients. The thesis addresses the question of whether high-flow can serve as an alternative to invasive mechanical ventilation for covid-positive patients in intensive care. The empirical part is derived from quantitative research. The first study focused on nurses and their experiences and knowledge of the high-flow technique, its principles, and its functioning, through distributed questionnaires. The second study utilized secondary data collection and statistical analysis. In the second quantitative investigation, the goal was to depict ventilation strategies in all hospitalized patients who underwent therapy with either invasive mechanical ventilation or high-flow, to determine whether high-flow can serve as an alternative to invasive mechanical ventilation for covid-positive patients, and whether its failure occurred during the therapy.
Key words: oxygen therapy, artificial lung ventilation, high-flow, covid-19, treatment of respiratory disease
Úvod
V prosinci roku 2019 se v Číně, Wuchanu, objevily první případy nové infekce, která se brzy rozšířila po celém světě a ovládla téměř všechny oblasti života. Nový koronavirus SARS-CoV-2 měl za následek epidemii akutního respiračního onemocnění covid-19.
Dne 11. března 2020 se nemoc objevila na celém světě, a Světová zdravotnická organizace tak prohlásila epidemii za nejzávažnější a nejrozšířenější celosvětovou pandemii v moderní historii (Audley et al., 2020; Faktorová et al., 2021; Kljakovic Gaspic et al. 2021; Issa et al., 2021; Pruit, 2020).
Práce se zabývá problematikou léčby neinvazivním vysokoprůtokovým nosním kyslíkem (HFNC – high-flow nasal cannul) jako alternativou umělé plicní ventilace (UPV) u covid pozitivních pacientů v intenzivní péči. V období od listopadu 2020 do května 2021 vzniklo ve Fakultní nemocnici Královské Vinohrady (FNKV) dočasné oddělení zajišťované Klinikou anesteziologie a resuscitace (KAR) – oddělení Covid Metabolická JIP (MJ), které poskytovalo intenzivní péči pacientům s těžkým průběhem onemocnění covidem-19. Většina hospitalizovaných pacientů měla jako nejčastější příznaky dušnost a selhání vitálních funkcí. U mnoha pacientů došlo k selhání spontánního dýchání a bylo nutné je převézt na podpůrnou dechovou terapii mechanickou ventilací. Pokud nedošlo k úplnému respiračnímu selhání, a přesto byla potřeba oxygenační podpora, v medicíně se začala uplatňovat terapie HFNC. Jelikož u mechanické ventilace je nutné pacienta uvést do analgosedace, HFNC by mohla sloužit jako alternativa UPV bez potřeby analgosedace. Terapie HFNC je relativně nový typ neinvazivní respirační podpory, který poskytuje vysoký průtok ohřátého a zvlhčeného plynu. Původně byl přístroj HFNC vyvinut pro předčasně narozené děti jako alternativa k neinvazivní ventilaci (NIV) s pozitivním přetlakem v dýchacích cestách. Zároveň může snížit míru intubace, především u dětí léčených na bronchiolitidu. Nyní HFNC nabývá stále větší dynamiky jako důvěryhodná a spolehlivá terapie pro léčbu hypoxemie, středně těžké hyperkapnie a respirační insuficience. Zvyšuje se tak šance pacientů na přežití, zkracuje se doba jejich pobytu na JIP, což ulehčuje práci zdravotníkům (Polymed, 2023; Schmid et al., 2017; Smaha et al. 2021; Quaseem et al., 2021; Walter, 2013).
Relativně novým typem neinvazivní respirační podpory je metoda HFNC, která umožňuje dodávat vysoký průtok plynu zvlhčeného a ohřátého na teplotu až 37 °C, průtokem 60 l/min a 0,21–1,0 FiO2 speciální nosní kanylou. To pomáhá předcházet suchosti sliznice, zvyšuje toleranci pro pacienta a splňuje nebo překračuje jeho spontánní inspirační úsilí.
Mezi benefity HFNC patří udržování konstantní hodnoty FiO2, snížení dechové práce a udržování pozitivního tlaku na konci výdechu (PEEP – positive end-expiratory pressure). Dalším benefitem HFNC je to, že zvlhčený a ohřátý vzduch zlepšuje mukociliární clearance, a pacienti díky tomu HFNC lépe snášejí, protože nemají pocit suchosti nosní nebo ústní sliznice. HFNC snižuje srdeční a dýchací zátěž, což přímo snižuje produkci CO2 a zmenšuje mrtvý prostor v plicích. Pomáhá snižovat energetickou zátěž těla snížením inspiračního úsilí, zlepšením poddajnosti plic a zvýšením funkce hlenu a řasinek, což vede ke snížení výdeje kalorií. Klinické studie ukazují, že pacienti lépe akceptují HFNC, jež je pro ně pohodlnější než oxygenační kyslíkové masky. Pacienti mohou snadněji konzumovat jídlo i pití a mohou komunikovat s okolím (Reed et al., 2020; Schmid et al., 2017; Smaha et al., 2021).
Terapie HFNC zlepšuje oxygenaci u pacientů s akutním hypoxemickým respiračním selháním a dokáže udržet stabilní hodnotu FiO2. Poskytuje mírný stupeň trvalého přetlaku v dýchacích cestách (CPAP – continuous positive airway pressure) a předpokládá se, že zlepšuje oxygenaci zvýšením středního tlaku v dýchacích cestách. CPAP také může snižovat dechovou práci tím, že působí proti vnitřnímu PEEP, a také snižuje celkový odpor dýchacích cest (Smaha et al., 2021).
U pacientů s onemocněním covid-19 a hypoxemickým respiračním selháním HFNC snižuje potřebu navyšování léčby, indikaci k intubaci a invazivní plicní ventilaci. Respirační selhání je často doprovázeno vysokou potřebou spontánního inspiračního průtoku a také vysokou potřebou kyslíku. Dodávkou upraveného plynu s průtokem 40–60 l/min a nastavením FiO2 HFNC splňuje a často překročí požadavky pacientů (Provencher et al., 2018; Smaha et al., 2021).
Metodika
Jedním z mnoha cílů empirické části diplomové práce bylo hledání odpovědi na otázku, zda je HFNC alternativou UPV u covid pozitivních pacientů, a pokud ano, zda nedošlo k jejímu selhání během hospitalizace covid pozitivních pacientů a nedošlo k přechodu na NIV či UPV.
Výzkumné šetření bylo provedeno kvantitativní metodou sběru sekundárních dat. Toto šetření se uskutečnilo od února do března 2023. Jako základní vzorek byli vybráni pacienti, kteří byli hospitalizováni na Covid MJ ve FNKV. Vyhledávání pacientů probíhalo dle knihy příjmů Covid MJ a zobrazení ventilačních režimů probíhalo klinicky v informačním systému. Nejprve byli vyhledáni všichni pacienti hospitalizovaní na Covid MJ, to je 247 pacientů. Dále byly u všech pacientů zaznamenány jejich ventilační režimy, konkrétně napojení na UPV a HFNC. Vzniklo tak pět skupin, které se rozdělovaly na UPV1, HFNC1, UPV2, HFNC2 a Stav pacienta. Rozdělení skupin vzniklo na základě ventilačních režimů pacientů, kdy pacienti při příjmu nebo při primárním zhoršení vitálních funkcí byli napojeni buď na UPV (UPV1), nebo na HFNC (HFNC1). Ve chvíli, kdy došlo ke zlepšení zdravotního stavu pacienta připojeného na mechanickou ventilaci, mohla u něj být provedena úspěšná extubace a následné napojení na HFNC, byl pacient přesunut do kategorie HFNC1, jelikož HFNC přístroj měl poprvé. Za každým sloupcem (UPV1, HFNC1) se nachází sloupec exitus, který patří k jednotlivé skupině. Sloupec značí úmrtí pacientů na přístroji UPV1 a HFNC1. Další skupiny UPV2 a HFNC2 jsou tvořeny pacienty, u kterých selhala terapie HFNC1 a znovu museli být napojeni na UPV. Skupinu UPV2 tvořili pacienti, kteří buď byli již předtím napojeni na UPV (UPV1), nebo se jejich zdravotní stav zhoršil na HFNC1, a tak přešli do UPV2 skupiny. Skupinu UPV1 tvořili pouze pacienti, kteří byli napojeni již při příjmu nebo po krátkodobém zhoršení vitálních funkcí. Skupina HFNC2 označovala pacienty, u kterých uspěla UPV2, došlo k extubaci a napojili se tak na HFNC. I u UPV2 a HFNC2 jsou vyobrazeny sloupce exitus vztahující se k dané skupině. Dalším rozdělením byl Stav pacienta, který se dělil na stav známý/neznámý, jelikož několik pacientů bylo přeloženo na oddělení, kde už systém Metavision nepoužívali, a tak nebyl zjištěn jejich konečný stav. U známého stavu došlo povětšinou k přeložení na resuscitační oddělení (RES) I, II, kde se systém Metavision používá, a mohl tak být zjištěn konečný stav pacienta. Z 247 pacientů bylo přeloženo 120 pacientů na různá oddělení na různých typech oxygenoterapie. I zde vznikly skupiny, které se dělily na překlady na O2 brýlích, O2 masce, HFNC a UPV. U několika pacientů nebylo zjištěno, zda byli přeloženi bez O2 podpory, nebo naopak na podpůrné oxygenoterapii, a vznikla tak skupina samotného překladu. Následně vznikly skupiny dimise, exitus a jiný druh oxygenoterapie, což znamená, že u pacientů, kteří byli hospitalizováni na Covid MJ JIP, nebyla potřeba HFNC terapie ani UPV, ale pouze konvenční oxygenoterapie.
Empirická část diplomové práce byla zaměřena na zpracování získaných dat, hledání vzorců a jejich vzájemných souvislostí. Z následného grafického znázornění dat je vyvozen závěr výzkumného šetření.
Výsledky
Výsledky jsou uvedeny v přiložených grafech a tabulkách. Celkový počet pacientů na HFNC a UPV s počtem exitů uvádějí tab. 1 a 2.
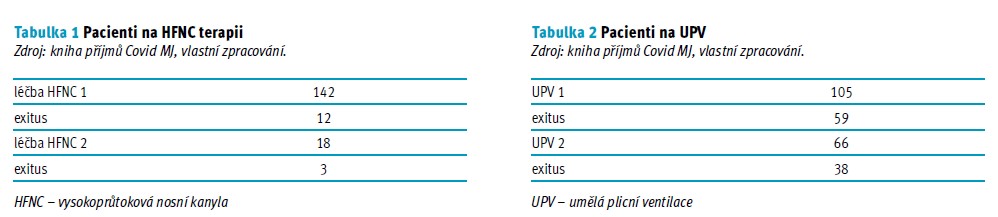
Z prvního sloupce v grafu 1 vyplývá, že z 246 pacientů bylo 57,7 % (142) pacientů připojeno na HFNC terapii. Před napojením na HFNC terapii bylo ze 142 pacientů 17 % (24) z nich předtím napojeno na UPV. Z pacientů připojených na HFNC terapii zemřelo 8 % (12) (druhý sloupec) a ani jeden z nich předtím nebyl připojený na UPV. Vzhledem k tomu, že neznáme přidružená onemocnění a věk jednotlivých pacientů, mohly velkou roli sehrát právě tyto faktory – uvedení do anestezie a napojení na UPV by mohlo být pro pacienty fatální, a proto byli rovnou připojeni na HFNC terapii.
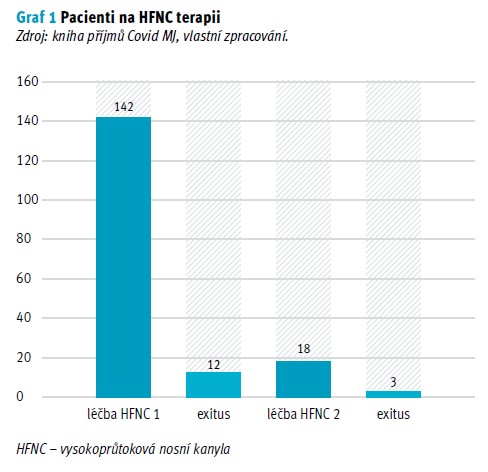
V grafu 2 můžeme vidět pacienty připojené na UPV. Zde vidíme ve třetím sloupci léčbu sekundární UPV, u kterých selhala primární HFNC terapie. Na sekundární UPV se dostalo 66 pacientů, z nichž 38 zemřelo. To znamená, že ze 130 pacientů, kteří byli na primární HFNC terapii, došlo u 50,7 % (66) pacientů k selhání HFNC terapie a k napojení na UPV. Zbývajících 49,2 % (64) pacientů z prvního sloupce se tak mohlo přeložit na standardní nebo covidová oddělení, buď na standardní oxygenoterapii, nebo bez potřeby oxygenoterapie.
Ve druhém případě sekundární léčby HFNC, kam se dostali pacienti, u kterých selhala primární HFNC terapie, se přešlo na napojení na UPV, posléze došlo ke zlepšení zdravotního stavu a přešlo se zpět na HFNC terapii. Z úspěšného přechodu z UPV na HFNC terapii bylo z 28 pacientů 62,3 % (18) pacientů převedeno na HFNC terapii (třetí sloupec). Z nich 16,6 % (3) pacientů poté stavu podlehlo (čtvrtý sloupec).
Z prvního sloupce v grafu 2 vyplývá, že z 246 pacientů bylo 42,6 % (105) pacientů napojeno na UPV. Z pacientů připojených na UPV zemřelo 56,2 % (59), viz druhý sloupec. Z úspěšné léčby na UPV se ze 46 pacientů převedlo 52 % (24) pacientů na HFNC terapii. Ze zbývajících 48 % (22) pacientů bylo 23 % (5) pacientů přeloženo na UPV na RES oddělení, kde 80 % (4) z nich následně zemřelo. Celkem jeden pacient zemřel na Covid MJ JIP na jiném druhu oxygenoterapie a zbývajících 73 % (16) pacientů bylo přeloženo na jiná oddělení na konvenční oxygenoterapii nebo bez O2. Z 24 pacientů, kteří byli po úspěšné extubaci napojeni na HFNC terapii, celkem u 21 % (5) HFNC terapie selhala a museli být znovu převedeni na UPV. Z pěti pacientů následně 60 % (3) zemřelo na UPV a zbylých 40 % (2) pa-cientů bylo poté přeloženo na jiná oddělení na konvenční oxygenoterapii. Vzhledem k tomu, že neznáme přidružená onemocnění a věk pacienta, kterého odpojili z UPV a následně zemřel na jiné konvenční oxygenoterapii, mohly sehrát rizikové faktory hlavní roli u rozhodnutí lékařů v odpojení pacienta z UPV.
Ve třetím sloupci vidíme sekundární léčbu na UPV, na které bylo 66 pacientů, u kterých selhala primární HFNC terapie. Na sekundární léčbě UPV následně zemřelo 57,5 % (38) pacientů (čtvrtý sloupec). To znamená, že ze 130 pacientů, kteří byli na primární léčbě HFNC terapie, u 50,7 % (66) došlo k jejímu selhání a byli napojeni na UPV. Zbývajících 49,2 % (64) pacientů z úspěšné léčby HFNC mohlo být přeloženo na standardní nebo covidová oddělení buď na konvenční oxygenoterapii, nebo bez potřeby oxygenoterapie.
Ve druhém případě sekundární léčby HFNC, kam se dostali pacienti, u kterých selhala primární HFNC terapie, se přešlo na napojení na UPV a poté, co došlo ke zlepšení zdravotního stavu, se přešlo zpět na HFNC terapii. Z úspěšného přechodu z UPV na HFNC terapii bylo z 28 pacientů 62,3 % (18) pacientů převedeno na HFNC terapii (graf 1, třetí sloupec). Z nich 16,6 % (3) pacientů poté na HFNC terapii svému stavu podlehlo (graf 1, čtvrtý sloupec).
V tab. 3 a 4 jsou znázorněny následné stavy všech pacientů, kteří nezemřeli na HFNC či UPV terapii na Covid MJ JIP. Celkově bylo přeloženo 120 pacientů na různých podporách oxygenoterapie. Pacienty jsme rozdělili do dvou skupin, na skupinu známou a neznámou. Ve známé skupině byli ti pacienti, kteří byli stále monitorováni v klinickém informačním systému Metavision, a bylo tak možné zjistit jejich konečný stav. Ve skupině neznámé byli ti pacienti, kteří byli přeloženi na standardní oddělení nebo jiná covidová pracoviště, kde monitorování v systému Metavision dále neprobíhalo.
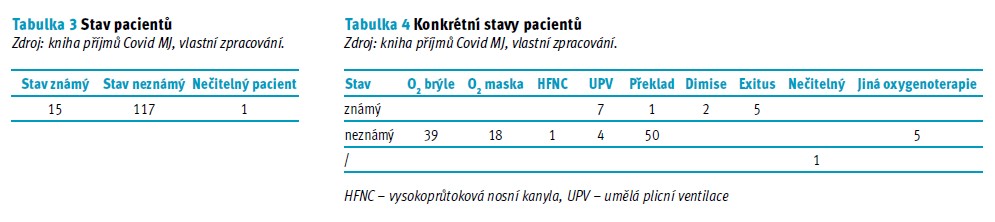
Přes 32 % (39) pacientů bylo přeloženo na O2 brýlích, z nich 18 % (7) bylo předtím napojeno na UPV. Celkem 59 % (23) pacientů bylo před přeložením na O2 brýlích napojeno na HFNC, z nichž pět si prošlo přechodem mezi UPV a HFNC a jeden pacient přešel z HFNC přes UPV k O2 brýlím. Zbývajících 23 % (9) pacientů nebylo napojeno ani na jeden z pozorovaných přístrojů – byli hospitalizováni na konvenční oxygenoterapii a přeloženi rovnou na O2 brýlích.
U O2 masky vidíme, že ze 120 pacientů bylo 15 % (18) přeloženo na jiná oddělení. Z nich 11 % (2) bylo přijato na O2 masce a nevyžadovalo náročnější podporu oxygenoterapie, 6 % (1) pacientů přešlo z UPV na O2 masku a zbývajících 83 % (15) pacientů přešlo z HFNC terapie na UPV masku. Z nich ale 53 % (8) bylo napojeno primárně na UPV, kde došlo ke zlepšení stavu, následně přešli na HFNC terapii, poté na O2 masku a následně byli přeloženi.
Pouze jeden pacient byl přeložen na HFNC terapii. Pacient byl přijat na HFNC podpoře, poté došlo ke zhoršení stavu, tudíž byl převeden na UPV, následně došlo ke zlepšení, extubaci a opětovnému napojení na HFNC terapii, na které se pacient udržel i byl přeložen.
Celkem u 9 % (11) pacientů došlo k překladu na UPV. U 64 % (7) pacientů byl stav známý, všichni tito pacienti byli přeloženi na RES II, kde svému stavu podlehli. Celkem šest z nich zemřelo na UPV a jeden pacient zemřel na HFNC. Z nich byli čtyři primárně napojeni na UPV od samého začátku, další tři pacienti byli primárně napojeni na HFNC terapii, kde došlo ke zhoršení vitálních funkcí, a přešlo se na UPV. U zbývajících 36 % (4) pacientů byl stav neznámý a byli též přeloženi na UPV, dva z nich byli od samého začátku napojeni na UPV a u dvou došlo ke zhoršení stavu na HFNC terapii a poté došlo k nutné intubaci.
Ze 120 pacientů bylo 42 % (51) přeloženo na jiná oddělení a u 98 % (50) z nich nebyl stav týkající se ventilačních režimů a celkového zdravotního stavu zjištěn. Je tedy možné, že buď byli přeloženi na konvenční oxygenoterapii, nebo naopak na zkoumaných HFNC či UPV. U 2 %, tedy jednoho pacienta, však byl následný zdravotní stav zjištěn – byl přeložen na HFNC a zemřel na jiném oddělení na mechanické ventilaci. Ze všech 51 pacientů bylo 20 % (10) z nich primárně napojeno na UPV, kdy u 30 % (3) došlo k ventilačnímu zlepšení a přešli na HFNC terapii. Dalších 69 % (35) bylo primárně na HFNC terapii a u 29 % došlo ke zhoršení vitálních funkcí a k převedení na UPV. Na UPV se poté jejich stav opět zlepšil, došlo k -extubaci a následnému napojení na HFNC terapii. Zbývajících 11 % (6) pacientů nebylo napojeno na žádný pozorovaný přístroj a zřejmě byli přeloženi bud na konvenční oxygeno-terapii, nebo bez O2 podpory.
Celkové množství pacientů, kteří nezemřeli na terapii HFNC či UPV na Covid MJ JIP, bylo 132. Celkem 2 % (2) pacientů, kteří nepotřebovali HFNC terapii ani mechanickou ventilaci, byla na konvenční oxygenoterapii a následně z Covid MJ JIP propuštěna do domácího prostředí. U 4 % (5) pacientů došlo k exitu na NIV a O2 masce, 4 % (5) pacientů byla od samého začátku na konvenční terapii, jejich stav je ale bohužel neznámý.
Shrnutí výsledků
Jedním z mnoha cílů empirické části diplomové práce bylo hledání odpovědi na otázku, zda je HFNC alternativou UPV u covid pozitivních pacientů, a pokud ano, zda nedošlo k jejímu selhání během jejich hospitalizace a nedošlo k přechodu na NIV či UPV.
Na oddělení Covid MJ ve FNKV bylo zjištěno a potvrzeno, že HFNC je používáno jako alternativa UPV u covid pozitivních pacientů, jelikož z 247 hospitalizovaných pacientů byla u 142 nasazena terapie HFNC. Z nich 24 bylo předtím napojeno na UPV, došlo ke zlepšení vitálních funkcí, a pacient tak mohl být extubován a převeden na HFNC terapii. U zbývajících 118 pacientů byla primárně nasazena HFNC terapie.
V grafu 1 je vidět v prvním sloupci 142 pacientů připojených na HFNC terapii, ve druhém sloupci téhož grafu vidíme selhání a následný exitus u 12 pacientů. Ze 130 pacientů na HFNC došlo k selhání a nutnému napojení na UPV u 66 pacientů, což činí přes 51 %.
Diskuze
První cíl byl ověřován kvantitativní metodou sběru sekundárních dat. Toto šetření se uskutečnilo od února do března 2023. Jako základní vzorek byli vybráni pacienti, kteří byli hospitalizovaní na Covid MJ JIP ve FNKV. Informace o pacientech byly získány z knihy příjmů Covid MJ a následně byly v informačním systému zkoumány jejich ventilační režimy. Dle knihy příjmů bylo hospitalizováno 247 pacientů, bohužel jméno jednoho z nich bylo nečitelné a nešel v informačním systému Metavision vyhledat. Data všech pacientů byla zpracována, i těch, kteří nepotřebovali HFNC terapii či napojení na UPV. Pohlaví, věk ani přidružená onemocnění nebyla do výzkumu zahrnuta. Nebyly zahrnuty ani počty dní na daných přístrojích.
Předpokládali jsme, že HFNC se používá jako alternativa UPV u covid pozitivních pacientů. Z 247 pacientů hospitalizovaných na Covid MJ JIP bylo 142 pacientů na HFNC terapii. Z nich 24 bylo předtím napojeno na UPV, došlo ke zlepšení vitálních funkcí, a pacienti tak mohli být extubováni a převedeni na HFNC terapii. U zbývajících 118 pacientů byla primárně nasazena HFNC terapie.
Francouzská společnost pro urgentní medicínu nyní doporučuje HFNC u hypoxemických pacientů s covidem-19 k omezení používání invazivní mechanické ventilace. Některá oddělení ve Francii zavedla HFNC u klinicky závažných pacientů s covidem-19, jelikož konvenční oxygenoterapie nebyla dostatečná. Vyvstala tedy otázka, jaká forma oxygenace je vhodná u transportu pacientů s respiračními potížemi na JIP. V literatuře existuje málo popisů lékařského transferu dospělých pacientů, kteří potřebují HFNC. Dubie et al. (2021) se zabývali posouzením proveditelnosti mezinemocničního transportu pacienta s covidem-19, který potřebuje HFNC. Vylučovacím kritériem byla intubace nebo použití jiného způsobu oxygenace než HFNC před příjezdem lékařského týmu odpovědného za transfer. Do studie bylo zařazeno 42 pacientů. Jeden z pacientů byl vyloučen pro časnou intubaci ještě před transportem, dva pacienti byli intubováni během transportu. Zbývajících 39 pacientů bylo na HFNC bez komplikací transportováno na JIP. Žádný pacient nemusel být po příjezdu na JIP urgentně intubován, ale později bylo 19 z nich indikováno k intubaci. Přežití během 1 měsíce po přijetí na JIP bylo 74 %. Otázkou také je, zda mají pacienti na HFNC celkově lepší míru přežití, nebo stejnou jako jejich intubované kohorty. Hlavní překážkou HFNC u pacientů s covidem-19 je obava ze zvýšeného rizika kontaminace personálu z důvodu aerosolizace, ovšem několik studií tuto domněnku vyvrátilo ve srovnání s jinými způsoby oxygenace (Dubie et al., 2021).
Terapie HFNC byla zkoumána u různé populace pro léčbu hyperemického respiračního selhání. Průlomovou studií v hodnocení HFNC se stala kontrolovaná studie FLORALI, která přinesla důkazy o významném snížení úmrtnosti na JIP u osob léčených pomocí HFNC oproti pacientům léčeným konvenční oxygenoterapií nebo kombinovanou strategií NIV a HFNC. Takto pozitivní výsledky nebyly ale potvrzeny u imunokompromitovaných pacientů. Nedávná metaanalýza zahrnující subjekty na oddělení urgentního příjmu nezjistila žádný vliv HFNC oproti jiné konvenční oxygenoterapii na mortalitu, ale zjistila významné snížení potřeby invazivní mechanické ventilace nebo eskalace oxygenoterapie (Messika et al., 2019).
Studie z Francie porovnávala HFNC se standardní oxygenoterapií u 379 pacientů s diagnózou covidu-19. Autoři výzkumu zjistili, že HFNC významně snižuje potřebu intubace a ventilace. Metoda je stejně bezpečná jako standardní oxygenoterapie, ale HFNC neovlivňuje mortalitu. V prospektivní randomizované zkřížené studii z Itálie výzkumníci zkoumali HFNC na kyslíkové terapii obličejovou maskou. Jejich zjištění ukázala, že HFNC významně zlepšilo oxygenaci, snížilo dechovou frekvenci a minutovou ventilaci (Pruit, 2020). V přehledovém článku časopisu Respiratory Care o použití HFNC u dospělých autoři uvádějí: „Dostupné důkazy naznačují, že ve srovnání s O2 terapií může HFNC snížit riziko intubace u pacientů s akutním hypoxemickým respiračním selháním, vč. těch, kteří jsou imunokompromitovaní. Důkazy však neprokázaly přínos pro délku hospitalizace nebo mortalitu. Přínos HFNC je patrnější u pacientů s mírnou hypoxemií (PaO2/FiO2 > 200 mmHg)“ (Pruit, 2020).
Vědci z Kolumbie a Brazílie studovali během let 2020–2021 výsledky 199 pacientů s těžkým onemocněním covid-19 na HFNC nebo konvenční kyslíkové terapii na jednotkách intenzivní péče. Jednalo se o multicentrickou randomizovanou klinickou studii v JAMA. Předpokládali, že HFNC významně sníží invazivní mechanickou ventilaci a urychlí čas zotavení hospitalizovaných pacientů s covidem-19 ve srovnání s konvenční oxygenoterapií. Míra intubace byla u 100 pacientů na konvenční oxygenoterapii 51 %, zatímco u zbývajících 99 pacientů na HFNC terapii byla pouhých 34 %. Celkem 77 pacientů na HFNC se zotavilo do 28 dnů ve srovnání se 71 pacienty ve skupině s konvenčním kyslíkem. Medián dnů bez ventilátoru byl u HFNC 28 dní, u konvenční terapie 24 dní. Po provedené studii došli autoři k závěru, že HFNC by mohla nabídnout některé fyziologické výhody, vč. zlepšení inspiračního úsilí, minutového objemu, dechové frekvence, objemů plic, dynamické poddajnosti plic a homogenity plic. „Včasná úleva od dušnosti by mohla omezit poškození plic pacienta, což by mělo zlepšit klinické výsledky. Použití HFNC by mohlo zabránit komplikacím invazivní mechanické ventilace, sedace, deliria a neuromuskulární paralýzy. Mohlo by to také zachovat důležité zdroje během náporů pandemie. Přestože předchozí studie naznačovaly, že zpoždění intubace souvisí se zvýšenou úmrtností u pacientů s akutním hypoxemickým respiračním selháním, HFNC se zdá být bezpečná, protože není spojena s vyšší úmrtností nebo delší dobou zotavení navzdory neprodlené intubaci“ (Beusekom, 2021).
Další studie z Assuit University of Egypt porovnávala účinnost a výsledky HFNC s konvenční oxygenoterapií na JIP. Ukázalo se, že HFNC vykazuje příznivé účinky na lepší oxygenaci, snížení dechové frekvence adyspnoe, což vede ke zlepšení komfortu pacienta (Magdy et al., 2021).
Druhý cíl naší práce se zaměřil na selhání HFNC u covid pozitivních pacientů a jejich následný přechod na NIV či UPV. Zde jsme předpokládali, že u > 50 % covid pozitivních pacientů nedojde k selhání HFNC a nutnému přechodu na NIV či UPV. Druhý předpoklad však naplněn nebyl a u > 50 % covid pozitivních pacientů došlo k selhání HFNC a následnému nutnému převodu na NIV či UPV. V grafu 1 vidíme v prvním sloupci 142 pacientů připojených na HFNC terapii, ve druhém sloupci téhož grafu vidíme selhání a následný exitus u 12 pacientů. Ze 130 pacientů na HFNC došlo k selhání a nutnému napojení na UPV u 66 pacientů, což činí přes 51 %. Stéphan et al. (2015) provedli multicentrickou randomizovanou noninferiorní studii o HFNC a NIV u pacientů po extubaci. Studie probíhala v období 2011–2014 na JIP po celé Francii. Autoři předpokládali, že HFNC je lepší než NIV pro prevenci nebo řešení akutního respiračního selhání po kardiotorakální operaci. Tato multicentrická randomizovaná nezaslepená studie s 830 pacienty ukázala, že HFNC nebyla u pacientů s hypoxemií po kardiotorakální operaci horší než NIV. Metoda HFNC neměla žádný vliv na četnost nežádoucích účinků nebo délku pobytu na JIP v nemocnici. Těžká hypoxemie je běžná po kardiotorakální operaci a často se léčí nebo se jí předchází pomocí NIV, která má dobré výsledky u pacientů s hypoxemií po hrudních nebo chirurgických operacích, čímž se snižuje riziko plicních komplikací a reintubace. U kriticky nemocných dospělých je však stále častěji používána HFNC. U nechirurgických hypoxemických pacientů byla HFNC, ve srovnání s nízkoprůtokovou oxygenoterapií, spojena s menším počtem desaturačních epizod a s nižším rizikem reintubace (Stéphan et al., 2015). Článek Medscape News popisuje studii prováděnou ve Francii roku 2017 na 40 JIP, která sledovala pacienty po extubaci. Pacienti byli vybráni dle kritérií s vysokým rizikem selhání extubace a byli rozděleni do dvou skupin. První skupině byla po extubaci nasazena samotná HFNC, druhé skupině byla nasazena HFNC s NIV dohromady. Po 7 dnech výsledky ukázaly, že reintubace s NIV byla 11,8 % oproti 18,4 % se samotnou HFNC. Míra dechové frekvence byla nižší s použitím NIV a míra reintubace po propuštění z JIP byla též nižší s pomocí NIV než samotnou HFNC (Frat et al., 2017).
Závěr
Na základě zjištěných výsledků si dovoluji tvrdit, že se HFNC používá jako alternativa u covid pozitivních pacientů, je častěji používána u kriticky nemocných pacientů a vykazuje příznivé účinky pro lepší oxygenaci, snížení dechové práce a dyspnoe, což vede ke zlepšení komfortu pacienta. Má lepší oxygenační výsledky ve srovnání s nízkoprůtokovou oxygenoterapií. Vědci z Kolumbie potvrdili, že HFNC zlepšuje inspirační úsilí, minutový objem, dechovou frekvenci, objem a dynamickou poddajnost plic. HFNC není spojena s vyšším rizikem mortality nebo delší dobou zotavení navzdory neprodlené intubaci (Beusekom, 2021). Studie z Francie potvrdila, že HFNC významně snižuje potřebu intubace a ventilace u covid pozitivních pacientů (Pruit, 2020). Po mnoha studiích byl vznesen nápad, že by se HFNC mohla používat mimo JIP oddělení, kde není kontinuální monitorace. Tato studie byla vyvrácena, jelikož u mnoha pacientů na HFNC mimo JIP terapie selhala a byli následně přijati na JIP, intubováni a bylo zde vyšší riziko mortality. Některé studie zkoumaly, zda je metoda HFNC vhodná pro transport pacientů s respiračními potížemi na JIP, kde se ukázalo, že ze 41 pacientů bylo 39 úspěšně transportováno na HFNC terapii bez komplikací a nemuseli být po příjezdu urgentně intubováni. Dále je HFNC pohodlnější pro pacienta oproti NIV z toho důvodu, že pacient může komunikovat s okolím, může přijímat stravu a nemá pocit stísněného prostředí oproti NIV, která obepíná celý obličej pacienta, je velice hlasitá a hrozí zde úniky přijímaného kyslíku do okolí. Nicméně ze článků a studií je zřejmé, že u pacientů s vysokým rizikem reintubace je přínosnější NIV než HFNC. Ze zjištěných výsledků našeho kvantitativního výzkumu je zřejmé, že HFNC selhala u 51 % hospitalizovaných covid pozitivních pacientů a muselo dojít k následné intubaci či přechodu na NIV. K prvnímu kvantitativnímu výzkumu bylo vytvořeno edukační video k HFNC přístroji pro studijní účely, které by mohlo pomoci k porozumění a sestavení HFNC přístroje.
Literatura
1. AUDLEY G., FRANKENFELD P., DLAMINI S. et al. Prolonged treatment of COVID-19 pneumonia with high-flow nasal oxygen: a story of oxygen and resilience. S Afr Med J 2020; 110(12): 1168–1171. doi: 10.7196/SAMJ.2020.v110i12.15325.
2. DUBIE E., MORIN F., SAVARY D. et al. Interhospital transfer of COVID-19 patients treated with high-flow nasal oxygen therapy. Int J Emerg Med 2021; 14(1): 61. doi: 10.1186/s12245-021-00385-2.
3. FAKTOROVÁ X., HORNIAKOVÁ L., SEDLAČKO J. et al. Fatálna koincidencia inaparentnej SARS-CoV-2 infekcie a liekovej toxicity v teréne imunosupresie u 33-ročnej ženy. Vnitř Lék 2021; 67(1): 51–56. doi: 10.36290/vnl.2021.008.
4. FRAT J.-P., COUDROY R., MARJANOVIC N. et al. W. High- -flow nasal oxygen therapy and noninvasive ventilation in the management of acute hypoxemic respiratory failure. Ann Transl Med 2017; 5(14): 297. doi: 10.21037/atm.2017.06.52.
5. ISSA I., SÖDERBERG M. High-flow nasal oxygen (HFNO) for patients with Covid-19 outside intensive care units. Respir Med 2021; 187: 106554. doi: 10.1016/j.rmed.2021.106554.
6. KLJAKOVIC GASPIC T., PAVICIC IVELJA M., KUMRIC M. et al. In-hospital mortality of Covid-19 patients treated with high-flow nasal oxygen: evaluation of biomarkers and development of the novel risk score model CROW-65. Life (Basel) 2021; 11(8): 735. doi: 10.3390/life11080735.
7. MAGDY D. M., METWALLY A. The utility of HACOR score in predicting failure of high-flow nasal oxygen in acute hypoxemic respiratory failure. Adv Respir Med 2021; 89(1): 23–29. doi: 10.5603/ARM.a2021.0031.
8. MESSIKA J., RICARD J-D. High-flow nasal oxygen therapy outside the intensive care setting: how safe is safe enough? Respir Care 2019; 64(11): 1447–1449. doi: 10.4187/respcare.07441.
9. PRUIT B. The use of high-flow nasal cannula in patients with Covid-19. Respiratory Therapy 2020. [online]. Available from: https://rtmagazine.com/department-management/clinical/the-use-of-high- -flow-nasal-cannula-in-patients-with-covid-19/.
10. POLYMED MEDICAL CZ. AIRVO 2 Nasal High Flow, obsluha 2020. [online]. Dostupné z: https://www.youtube.com/watch?v=gO5EA51kB2w&t=285s.
11. PROVENCHER M., NUCCIO N. When is high-flow oxygen via nasal cannula the right call? Respiratory Therapy 2018. [online]. Available from: https://rtmagazine.com/products-treatment/monitoring-treatment/therapy-devices/high-flow-oxygen-via-nasal-cannula-right-call/.
12. QASEEM A., ETXEANDIA-IKOBALTZETA I., FITTERMAN N. et al. Appropriate use of high-flow nasal oxygen in hospitalized patients for initial or postextubation management of acute respiratory failure: a clinical guideline from The American College of Physicians. Ann Intern Med 2021; 174(7): 977–984. doi: 10.7326/M20-7533.
13. REED J. M., DODSON T., FERDIG R. E. High-flow nasal cannulas: risks and benefits in response to COVID-19.American Nurse 2020. [online]. Available from: https://www.myamericannurse.com/high-flow-nasal-cannulas-risks-and-benefits-in-response-to-covid-19/.
14. SCHMID F., OLBERTZ D. M., BALLMANN M. The use of high-flow nasal cannula (HFNC) as respiratory support in neonatal and pediatric intensive care units in Germany – a nationwide survey. Respir Med 2017; 131: 210–214. doi: 10.1016/j.rmed.2017.08.027.
15. SMAHA J., KUŽMA M., BRÁZDILOVÁ K. et al. Použitie chirurgického rúška spolu s vysoko-prietokovou nazálnou kanylou (HFNC) vedie k zlepšeniu oxygenácie u pacientov s COVID-19: súbor kazuistík. Vnitř Lék 2021; 67(E-2): 29–33.
16. STÉPHAN F., BARRUCAND B., PETIT P. et al. High-flow nasal oxygen vs noninvasive positive airway pressure in hypoxemic patients after cardiothoracic surgery: a randomized clinical trial. JAMA 2015; 313(23): 2331–2339. doi: 10.1001/jama.2015.5213.
17. VAN BEUSEKOM M. High-flow oxygen cuts ventilator use, speeds COVID recovery. CIDRAP 2021. [online]. Available from: https://www.cidrap.umn.edu/high-flow-oxygen-cuts-ventilator-use-speeds-covid- -recovery.
18. WALTER E. High-flow nasal cannula – what is it, how does it work, and do we know if it works? Critical Care Alert 2013. Available from: https://www.reliasmedia.com/articles/62689-high-flow-nasal-cannula-8212-what-is-it-how-does-it-work-and-do-we-know-if-it-works.
Vedoucí práce
Mgr. Zdeněk Juřena
KAR FNKV, Praha
O autorce

Mgr. Radka Čermáková
V období 11/2020 – 03/2024 pracovala jako všeobecná sestra na IV. interní klinice, oddělení hematologie, standardní oddělení, FNHK, od dubna 2023 pracuje na Klinice popáleninové medicíny, JIP pro dospělé, ve FNKV.
Další články v tomto čísle
- Editorial 4/2024
- Ocenění – nejlepší původní práce Florence 2023
- Čas doma – začátek nové tradice; Konference domácí péče 7.–8. 11. 2024
- Představení sesterské sekce České pediatrické společnosti ČLS JEP
- Epilepsia medzi nami
- Nový začátek – Škola chůze pro pacienty po amputaci
- Rehabilitace – bezprostředně po úrazu je dvakrát účinnější
- Terapie růstovým hormonem
- Bachovy květové esence a jejich využití během léta
- Z kongresu ASCO – nové přístupy k prevenci zhoubných nádorů












