Číslo 2 / 2024
Mladí lidé také mohou onemocnět akutním srdečním infarktem
Souhrn: Srdeční infarkt je závažný stav definovaný jako nekróza části srdečních buněk (kardiomyocytů) s klinickými známkami akutní ischemie myokardu. Většinou je charakterizován rupturou aterosklerotického plátu, ulcerací, fisurou nebo erozí s výsledným intraluminálním trombem v jedné nebo více koronárních tepnách. Srdeční infarkt bývá spojován s vyšším věkem a u mladých pacientů se na tuto diagnózu často nemyslí. Cílem sdělení je poukázat na výskyt akutního infarktu myokardu (AIM) u mladých jedinců. Rádi bychom demonstrovali závažnost problematiky diagnostiky AIM u mladých nemocných na kazuistice muže věku 36 let s pozitivní rodinnou anamnézou. Na naše pracoviště byl přivezen za kontinuální resuscitace zevním masážním systémem Lucas pro refrakterní srdeční zástavu s obrazem bezpulzové aktivity. Resuscitace byla nakonec úspěšná, k obnově spontánního oběhu došlo v 85. minutě. Následně byl na EKG obraz infarktu myokardu s ST elevacemi přední stěny. Akutní koronarografie potvrdila proximální uzávěr ramus interventricularis anterior, byla provedena balónková angioplastika s implantací stentu. Tento mladý muž opustil naše oddělení po 21 dnech s malým neurologickým deficitem (porucha krátkodobé paměti). Prevalence srdečního infarktu stoupá s věkem, ale může se vyvinout a ohrožovat život i u mladých jedinců. Proto je třeba na tuto diagnózu myslet také u mladších pacientů s námahovými bolestmi na hrudi nebo v zádech.
Klíčová slova: srdeční infarkt, srdeční zástava, mladý pacient
Young people can also suffer from acute myocardial infarction
Summary: A heart attack is a serious condition, defined as the death of a portion of cardiac muscle cells. It is typically caused by a sudden blockage or significant narrowing of a coronary artery that supplies the affected region. Although heart attacks are often associated with older individuals, they can also occur in the young. The aim of this paper is to shed light on the incidence of acute myocardial infarction (AMI) in younger populations. Through the case study of a 36year-old male with a familial history of heart conditions, we aim to highlight the critical nature of early AMI diagnosis in young individuals. He was admitted to our department while undergoing continuous resuscitation using the Lucas external chest compression system, following a refractory cardiac arrest characterized by pulseless electrical activity. Resuscitation proved successful, with spontaneous circulation restored after 85 minutes. A subsequent ECG revealed an ST elevation myocardial infarction of the anterior wall. Acute coronary angiography identified a proximal blockage in the ramus interventricularis anterior, which was then treated with balloon angioplasty and stent implantation. Twenty-one days later, the young patient was discharged with a mild impairment in short-term memory. While the prevalence of myocardial infarction increases with age, it is imperative to recognize that younger individuals are not immune. Therefore, healthcare professionals must consider AMI as a potential diagnosis in younger patients presenting with exertional chest or back pain.
Key words: heart attack, cardiac arrest, young patient
Úvod
Autoři Doporučených postupů ESC (European Society of Cardiology) pro léčbu akutního infarktu myokardu u pacientů s elevacemi úseku ST, 2017: souhrn dokumentu vypracovaný Českou kardiologickou společností (Kala et al., 2017) uvádějí: Termín akutní infarkt myokardu (AIM) je nutno použít při prokázaném postižení myokardu nekrózou odpovídající v dané klinické situaci ischemii myokardu (AIM s elevacemi úseku ST/bez elevací úseku ST, tzn. STEMI (nebo non-STEMI) (STEMI – ST elevation myocardial infarction)). Typ infarktu myokardu v nepřítomnosti obstrukční ischemické choroby srdeční se označuje jako infarkt myokardu bez obstrukce koronárních tepen (Kala et al., 2017). Prevalence výskytu srdečního infarktu u mladých nemocných (muži do 45 let, ženy do 55 let) je 2–6 %. Nemocniční mortalita bývá 2,9–5 %. Pětileté přežívání těchto mladých nemocných do 35 let je okolo 87 %. Krátkodobá prognóza bývá popisována jako velmi dobrá, data o dlouhodobějším přežívání chybí, jak uvádějí ve svém článku Dostálová et al. (2010). Mezi nejčastější rizikové faktory pro vznik srdečního infarktu u mladé generace nemocných je intenzivní nikotinizmus, hypercholesterolemie a metabolický syndrom. Dalšími faktory jsou pozitivní rodinná anamnéza, civilizační stres, abúzus alkoholu, obezita a narkomanie.
Kazuistika
Na Oddělení akutní kardiologie byl přivezen vozem rychlé záchranné služby (RZS) mladý muž ve věku 36 let. Posádkou byl referován jako kolaps se srdeční zástavou. Před příjezdem byla nemocnému poskytnuta laická resuscitace přihlížejícími studenty, následně telefonicky asistovaná neodkladná resuscitace (TANR). Mladý muž se s ničím neléčil, prodělal běžné dětské choroby. Nebyl dispenzarizován u žádného kardiologa, přestože má pozitivní kardiologickou rodinnou anamnézu (otec zemřel na srdeční infarkt v 54 let). Sociální anamnéza: žil sám, pracoval. Abúzus: kuřák. V předchorobí asi týden pociťoval únavu, trpěl protrahovanými febriliemi doprovázenými kašlem a bolestí zad. K lékaři však nešel, chodil do práce (probíhaly vstupní testy na vyšší pracovní pozici). Večer před kolapsem šel hrát s kamarády do haly fotbal, potřeboval se protáhnout a ulevit si od bolestivých zad.
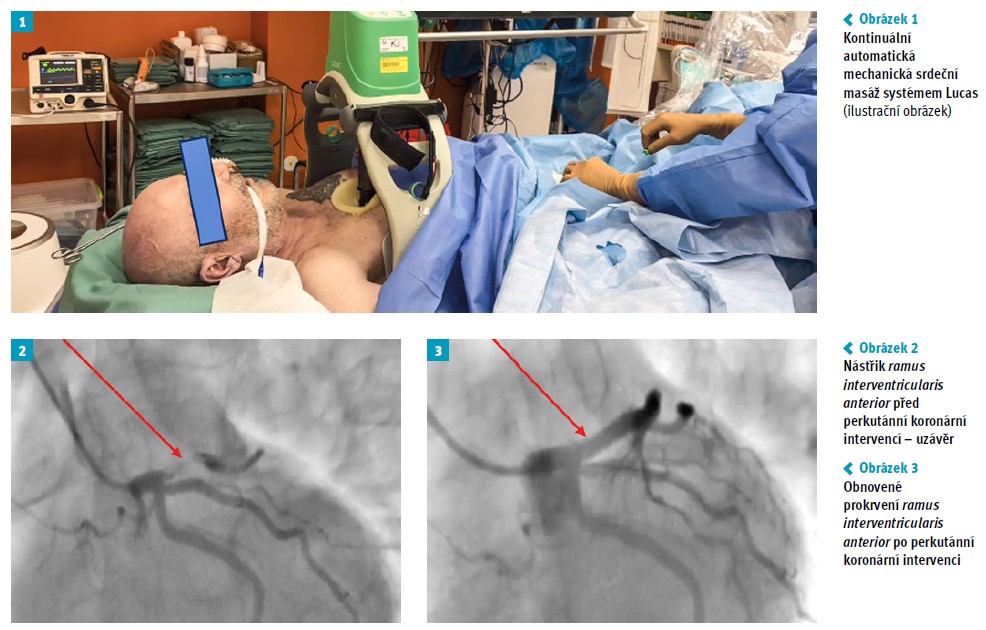
Okolo 21. hod večerní (20. 1. 2023) byl spatřen skupinkou mladých lidí, jak se na ulici opírá o zeď a náhle padá k zemi. V tu chvíli začala skupinka reagovat. Okamžitě byla zahájena laická resuscitace, následně TANR. Při příjezdu vozu RZS měl mladý muž na EKG fibrilaci komor, v průběhu resuscitace bylo provedeno šest defibrilačních výbojů. Na krátkou dobu má nemocný vlastní účinnou srdeční akci, ale do několika min se rytmus mění zpět na fibrilace komor, které přecházejí do bezpulzové aktivity (PEA – pulseless electrical activity). S nutností protrahované kardiopulmonální resuscitace byl záchranáři nasazen systém pro mechanickou kompresi hrudníku (systém Lucas), kterým byla zajištěna kontinuální komprese hrudníku také v průběhu transportu do našeho zdravotnického zařízení (obr. 1).
Při příjmu na oddělení koronární jednotky
A + B (Airway + Breathing)
Pacient má zajištěné dýchací cesty intubační kanylou (vel. 8), dýchání zajištěno umělou plicní ventilací, aspirát s příměsí krve v intubační kanyle, intermitentní lapavé dechy (gasping).
C (Circulation)
Při příjmu nadále nutnost zevní srdeční masáže, na monitoru obraz PEA, protrahovaná resuscitace, hrudník nadále komprimován systémem Lucas 3. U lůžka nemocného provedeno akutní transtorakální echokardiografické vyšetření (TTE), kde je obraz stojícího srdce, perikardiální listy bez separace. Vstupně byla kanylována pod ultrazvukovou kontrolou obě třísla – žíla, tepna; provedeny krevní odběry vč. krevních plynů, pH a laktátu. Bylo rozhodnuto o zavedení periferní veno-arteriální extrakorporální membránové oxygenace (V-A ECMO) z indikace refrakterní oběhové zástavy. Avšak obnova spontánního oběhu (ROSC – return of spontaneous circulation) přichází v 85. min (do 5 min od příjmu), ještě před aplikací V-A ECMO. Nemocný má obnovený vlastní účinný rytmus. Na EKG je přítomna blokáda pravého Tawarova raménka (RBBB – right bundle branch block) a Pardeeho vlna ve svodech V1–V3. Po obnovení oběhu dochází k postupnému zlepšení perfuze a zlepšení kinetiky levé komory. Hodnoty tkáňové oxymetrie po obnovení oběhu a po celou resuscitační péči jsou v normě – levá i pravá hemisféra přes 60 %. Pacient je následně převezen na katetrizační sál, kde je provedena selektivní koronografie, je patrná choroba jedné tepny – proximální trombotický uzávěr ramus interventricularis anterior (RIA), který byl příčinou STEMI přední stěny (obr. 2). Následně byla provedena přímá angioplastika RIA s implantací lékového stentu (obr. 3) a po ukončení výkonu pokračovala infuze s Kengrexalem, před dokapáním nasycovací dávka ticagreloru.
D (Disability)
Pacient je v bezvědomí, mydriáza, po obnovení oběhu fotoreakce zornic, dochází k zúžení zornic, nasazená analgosedace. Hodnota laktátu při příjmu byla 16 mmol/l, glykemie 18 mmol/l a hodnota pH v arteriální krvi 6,7 mmol/l. Během několika hod dochází k normalizaci hodnot. Hladiny glykemie postupně klesají z 18,4 přes 8,5 k 8,8 mmol/l, krátkodobá terapie inzulinem intravenózní cestou. Dochází k postupnému poklesu laktátu z počáteční hodnoty 16 přes 6,2, 1,9 k 0,7 mmol/l a normalizaci hodnoty pH.
Průběh postresuscitační péče
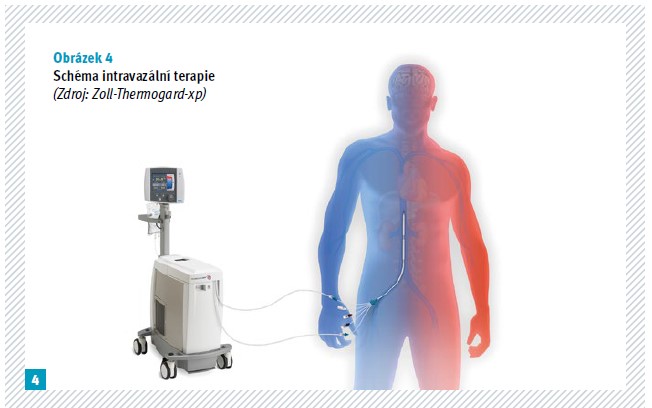
Nemocnému byl zaveden Swan Ganzův katetr pro monitoraci srdečního výdeje. Hodnoty plicnicového tlaku ukazují nutnost podání volumexpanze z důvodu kombinovaného šoku s povolenou cévní rezistencí (periferní šok). Postupným doplňováním objemu tekutinami do cévního řečiště dále snižujeme dávky vazopresorů. Monitorujeme hemodynamické parametry CO/CI (srdeční výdej / srdeční index). V prvních 24 hod podána analgosedace při endovaskulární hypotermii (systém Termogard, Temperature Management System, Zool). Schéma zavedení je znázorněno na obr. 4. Poté následujících dalších 24 hod nemocného řízeně ohříváme o 0,15 °C/hod na cílovou teplotu 37 °C. Monitorujeme hodnoty acidobazické rovnováhy, odběry arteriální a venózní krve, které se postupně normalizují. Závěrem kontrolního TTE je zjištění akineze v distální části přední stěny a laterální stěny, akineze distální poloviny septa a hrotu, ejekční frakce levé komory 45 % (střední porucha funkce levé komory). Byla doplněna jícnová echokardiografie, která nepotvrdila přítomnost nitrohrudních trombů ani zkratového proudění typu perzistující foramen ovale.
Během hospitalizace bylo nutné provádět opakované bronchoskopie a laváž dolních dýchacích cest. V tracheálním aspirátu jsme zjistili přítomnost klebsielly, která byla přeléčena cílenou antibiotickou léčbou.
Postupně se snažíme o odvykání od ventilátoru. Nemocný se budí do neklidu, nespolupracuje, hyperventiluje, proto nasazujeme Dexdor a Tiapridal. Postupně snižujeme dávky léků a po překonání deliria je nemocný úspěšně extubován (9. den). Po extubaci je stále zahleněný a jeho stav vyžaduje intermitentní neinvazivní plicní ventilaci.
Z neurologického hlediska došlo resuscitací k poškození mozku se známkami lehké posthypoxické encefalopatie. Důležité je časné určení neurologického stavu nemocného po oběhové zástavě. Kromě klinického vyšetření a zobrazovacích technik používáme laboratorní markery jako neuron specifickou enolázu. Opakovaná CT vyšetření mozku nepotvrdila významné ischemické změny či intrakraniální či subdurální krvácení), dle opakovaných elektroencefalografií byla neurologická prognóza pacienta příznivá.
Snažíme se časně navázat s nemocným spolupráci, v tomto případě je naše snaha komplikována retrográdní fatickou poruchou (nerozumí naší výzvě), poruchou kognitivní a motorické funkce a přetrvávající retrográdní amnézií.
V tomto období začínáme zcela od začátku, jako od prvních krůčků. Obrněni trpělivostí a entuziazmem jsme se dali do práce. Bylo jasné, že to nebude jednoduché, ale byla to pro nás velká výzva. Pokusit se vrátit tohoto mladého člověka zpět do jeho kvalitního života. Pomalá komunikace a znovuosvojování základních hygienických návyků, samostatnosti a sebepéče.
V tuto chvíli je nemocný zcela závislý na ošetřujícím personálu. Zapojujeme do procesu maminku nemocného, která přináší notebook (audionahrávky, v počítači smyčka s fotografiemi nejbližších a jeho psa), fotografie lepíme po pokoji nemocného. Maminka nemocného každodenně navštěvuje a tráví s ním hodně času.
Do rehabilitačního procesu jsou také zapojeni ergoterapeuti, fyzioterapeuti, opakované návštěvy jeho pejska (v rámci canisterapie po domluvě s nemocniční hygienou). Ergoterapeuti přináší puzzle, kostičky s dětskými motivy, omalovánky pro zlepšení koncentrace a motoriky.
Nemocný se opět učí hygienickým návykům (mytí rukou, toaleta – nemocný se bojí usedat na WC židli, do křesla), možná tyto obavy souvisí s pádem před kolapsem. Avšak pacientovy obavy odeznívají a později je schopen trávit čas také v křesle. Sleduje televizi, zpočátku má rád pohádky, později se zajímá o sport, zprávy a o dění kolem sebe.
Pohybová aktivita začínala pouze u lůžka, později se pacient odvážil pomocí vysokého chodítka a s doprovodem vystoupit z pokoje a chodit po chodbě oddělení, po několika dnech byl schopen chodit sám, bez opory. Samotný progres malých úspěchů je patrný každým dnem. Jeho pohybová aktivita, snaha o sebepéči, snaha o spolupráci s personálem.
Největší problém nám dělá pacientova paměť. Dlouhodobá paměť se postupně navrací, pouze retrográdní amnézie ze dne příhody přetrvává. Poznává osoby kolem sebe, jeho zdravotní stav se zlepšuje. Test soběstačnosti nám ukazuje také výrazný posun u Barthel škály ze 45 na 85. Problém je však s pamětí krátkodobou, která přetrvává i v době jeho propuštění na rehabilitační lůžko naší nemocnice.
Na našem oddělení byl mladý pacient hospitalizován 25 dní a následně pokračoval intenzivní rehabilitací dalších 21 dní na rehabilitačním oddělení. Poté byl propuštěn do domácího ošetřování. V tuto dobu mu ještě pomáhá maminka.
Závěr
Největší výzvou pro nás byla samotná rehabilitace a navázání vzájemné spolupráce s nemocným. Nebývá časté, že na lůžkách našeho typu jsou nemocní hospitalizováni tak dlouhou dobu. Nicméně je pro nás velkým úspěchem, že jsme mohli pomoci našemu nemocnému vrátit se, prozatím částečně, do jeho běžného života. Stále však před sebou má ještě velký kus práce.
Výskyt srdečního infarktu u mladých nemocných nebývá tak častý jako u nemocných v seniorském věku. Možná je to také způsobeno nespecifickými symptomy jako v naší kazuistice únava a bolest zad. Přesto je nutné pomýšlet na tuto diagnózu i u mladé generace. V důsledku bagatelizace obtíží řada nemocných přichází s AIM pozdě, protože na tuto diagnózu není pomýšleno. Pozdní stanovení diagnózy AIM a zahájení adekvátní léčby může mít fatální následky a příběh mladého nemocného nemusí končit téměř happyendem jako v této kazuistice.
Literatura
1. DOSTÁLOVÁ G., BĚLOHLÁVEK J., ŠKVAŘILOVÁ M. et al. Akutní infarkt myokardu u mladých nemocných – výsledky pilotního sledování. Interv Akut Kardiol 2010; 9(2): 59–62. [online]. Dostupné z: https://www.iakardiologie.cz/pdfs/kar/2010/02/03.pdf.
2. KALA P., MATES M., ŽELÍZKO M. et al. Doporučené postupy ESC pro léčbu akutního infarktu myokardu u pacientů s elevacemi úseku ST, 2017: souhrn dokumentu vypracovaný Českou kardiologickou společností. [online]. Dostupné z: https://www.kardio-cz.cz/data/upload/doporucene_postupy/2017/Doporucene_postupy_ESC_pro_lecbu_akutniho_infarktu
_myokardu_u_pacient_s_elevacemi_useku_ST_2017.pdf.
3. VONDRÁKOVÁ D., MÁLEK F., KRÜGER A. et al. Neuron specifická enoláza prediktorem neurologického stavu u nemocného po oběhové zástavě. [abstract]. XXII. výroční sjezd České kardiologické společnosti. Brno 2014. [online]. Dostupné z: https://www.cksonline.cz/22-vyrocni-sjezd-cks/sjezd.php?p=read_abstrakt_program&idabstrakta=435.
Mgr. Petra Vrábelová
Bc. Barbora Homolová
MUDr. Andreas Krüger, Ph.D.
Oddělení akutní kardiologie, Kardiologické oddělení, Nemocnice Na Homolce, Praha
Další články v tomto čísle
- Editorial
- Současná situace v oblasti kardiovaskulárního zdraví v České republice je vážná, kardiovaskulární onemocnění představují závažný problém, který je potřeba řešit
- Prevence má cenu života
- Alarmující nárůst nadváhy a obezity a jak ji řešit
- Farmakologická léčba obezity – revoluce přichází
- Dětská léčebna Křetín – když hubnout doma nestačí
- Udržování hmotnosti po úspěšné redukci
- Dítě s obezitou a co s tím?
- Výživa a pohybové aktivity v období menopauzy
- Potravinové náhrady, alternativy a imitace